クリニック案内
- 東武線 館林駅より徒歩10分
- 館林・板倉北線 路線バス東洋大前駅行 本町2丁目北バス停下車すぐ
| 医院名 |
|---|
| 高橋クリニック |
| 院長 |
| 高橋 常浩 |
| 所在地 |
| 〒374-0024 群馬県館林市本町2丁目10-3番地 |
| 診療科目 |
| 内科・消化器内科・循環器内科・糖尿病内科・漢方内科・肛門科 |
| 電話番号 |
| 0276-75-7772 |
消化器
食道裂孔ヘルニア

口から入った食物は、咽頭から食道に入ります。食道は胸腔内を下り、腹腔内で胃とつながっています。胸腔と腹腔は、膜状の筋肉の横隔膜によって隔てられており、この横隔膜には血管や神経、食道が通過する裂孔という“穴”が開いています。食道は、その裂孔のひとつである食道裂孔を通って、胸腔から腹腔内に入っていきます。
Q1 食道裂孔ヘルニアってなに?
A1 本来は腹腔内にある胃の一部が、横隔膜の食道裂孔から胸腔内に入ってしまう状態を食道裂孔ヘルニアといいます。
Q2 食道裂孔ヘルニアはどうしてなるの?
A2 加齢によって食道裂孔がゆるんできたり、肥満で腹圧が強くなったりすると、食道裂孔ヘルニアになりやすくなります。
Q3 食道裂孔ヘルニアの診断は?
A3 上部消化管内視鏡検査や、胃がん検診の時などに行うバリウムを飲む造影検査で診断されます。
Q4 食道裂孔ヘルニアはどんな症状があるの?
A4 食事をする時、無意識に空気を一緒に飲み込んでいます。食道裂孔ヘルニアがあると食道裂孔がゆるんでしまうため、この食後に胃の中にたまった空気が逆流して“げっぷ”が出やすくなります。同時に胃酸も食道へ逆流しやすくなることと、その逆流した胃酸の排出が遅くなって食道内にたまることで、逆流性食道炎の原因になります。
Q5 食道裂孔ヘルニアの治療は?
A5 症状がない場合は、経過観察になります。肥満が影響している場合は、体重減少に努めます。胃食道逆流症・逆流性食道炎による逆流症状がある場合は、内服治療を行います。内服治療によって改善しない場合は、手術による治療が検討されます。
胃食道逆流症・逆流性食道炎

胃食道逆流症(Gastroesophageal Reflux Disease:GERD)は、消化液、主に胃酸の食道への逆流によっておこる疾患です。
Q&A
Q1 胃食道逆流症(GERD)・逆流性食道炎の症状は?
A1 典型的な症状は、“胸やけ”、口の中の“呑酸”という酸っぱい、にがい感じです。胸痛を感じたり、中枢反射や逆流物の誤嚥によって咳が続いたりすることがあります。喉が炎症を起こして咽頭炎になり、しみたり、痛みを感じたりすることもあります。
Q2 胃食道逆流症(GERD)・逆流性食道炎はどうしてなるの?
A2 一般的には、肥満や食生活や生活習慣が関係すると言われています。また、食道裂孔ヘルニアがあると、起こりやすいことが分かっています。胃酸や胃の内容物が食道に逆流することにより、粘膜障害が起き、”A1”のような症状が出ます。特に、食道の蠕動運動が低下すると、胃酸が食道内に停滞しやすくなります。また、胃の内容物が停滞すると症状が出やすくなることがあります。
Q3 胃食道逆流症(GERD)・逆流性食道炎をほうっておくとどうなるの?
A3 胃食道逆流症(GERD)・逆流性食道炎の経過が長くなると、食道と胃のつなぎ目が狭くなったり、バレット食道という食道腺がんの発生の母地になったりする可能性があります。また、出血が続いて貧血になることもあります。
Q4 胃食道逆流症(GERD)・逆流性食道炎の診断は?
A4 初期診断には、問診が大切です。質問票を用いて、胃食道逆流症・逆流性食道炎の症状にどのくらい該当するか、確認します。そして、一番重要なのが上部消化管内視鏡検査です。内視鏡検査では、びらんという粘膜障害を認める場合と認めない場合があります。内視鏡的に粘膜障害を認めなくても、非びらん性GERD(NERD)と呼ばれる知覚過敏や食道の蠕動運動の低下が原因となることがあります。さらに詳しく、胃酸の逆流を調べる目的で、pH(ペーハー)モニタリングで評価されることもあります。pHとは、水素イオン濃度で、酸性とアルカリ性、その中間の中性と水溶液の性質を表す指数です。胃酸は読んで字のごとく“酸”なので、食道内のpHを測定することによって胃酸の逆流を確認します。
Q5 胃食道逆流症(GERD)・逆流性食道炎の治療は?
A5 胃食道逆流症(GERD)の症状が疑われる場合、内服治療が検査に先んじてされることがあります。内服治療の中心となるのは、プロトンポンプ阻害薬(PPI: Proton Pump Inhibitor)と言われる、胃酸の分泌を強力に抑える薬剤です。H2ブロッカーと言われる酸分泌抑制薬でも効果は期待できますが、プロトンポンプ阻害薬の方が優れています。治療効果が十分に得られない場合、消化管運動機能改善薬や漢方薬の併用することがあります。これらの内服治療で効果がない場合、内視鏡的治療や手術が検討されることがあります。
Q6 その他に治療方法はありますか?
A6 肥満傾向にある人は、体重減少が症状を改善させる可能性があります。また、寝る時、枕を高くすると、逆流が少なくなり症状が改善します。寝心地が悪くなったり、首が痛くなったりしないよう注意しながら試してみてください。タバコやアルコールも症状に関係があると言われています。
私が2005年に執筆した胃がん術後の胃食道逆流症に関する論文が、日本消化器病学会の「胃食道逆流症(GERD)診療ガイドライン2015(改訂第2版)」の「第6章上部消化管術後食道炎」の文献として採用されました。
Takahashi T, Yoshida M, Kubota T, et al. Morphologic analysis of gastroesophageal reflux diseases in patients after distal gastrectomy. World J Surg 2005; 29: 50-57
Q1 機能性ディスペプシアはどんな症状があるの?
A1 胃の痛み、もたれや不快感、膨満感、悪心、食欲低下などの症状を長期にくり返します。しかしながら、これらの症状は、逆流性食道炎や胃炎、胃潰瘍などの良性疾患、食道がんや胃がんなどの悪性疾患でも認め、機能性ディスペプシアに特異的な症状ではありません。逆に、体重が減る、血液を吐く、くり返し吐く、飲み込みづらいなどの症状は機能性ディスペプシアが否定的です。
Q2 機能性ディスペプシアの原因は何ですか?
A2 はっきりと原因を説明することが非常に難しい疾患です。いろいろな原因が重なり合って起こる可能性があります。
- 食事をすると、胃の容積が大きくなって食べ物をためることができます。これが胃の“適応性弛緩”です。しかし、機能性ディスペプシアでは、この適応性弛緩が障害されて、食べ物が入っても胃が拡張しにくくなります。そのため、もたれや膨満感、食べはじめてすぐに満腹感が出てしまうなどの症状がでます。
- 機能性ディスペプシアでは、胃の運動が低下して、食べ物が胃から流れにくくなっています。そのため、もたれや膨満感などの症状がでます。
- 機能性ディスペプシアでは、胃の内臓知覚が過敏になっています。食べ物が入り、胃が広がると、この刺激に痛みや膨満感を感じやすくなってしまいます。
これらの原因の背景には、生活習慣やストレス、不安や悩み、心配などの心理的な問題、胃酸の分泌、ピロリ菌などの感染症が関係あると考えられています。また、胃の形も、食べ物の流れが悪くなる原因になっていることがあります。
Q3 診断はどうやってするの?
A3 一番重要なのが、上部消化管内視鏡検査になります。症状の原因となるような、炎症や潰瘍、がんなどの疾患が“ない”ことを確認することが必要です。また、胃炎の所見がある場合、ピロリ菌の感染を確認する必要があります。
またNSAIDs(非ステロイド性抗炎症薬)という解熱鎮痛薬を服用している場合、機能性ディスペプシアと同じような症状が出ることがあります。その場合は、処方をしてもらっている主治医に相談をしてみてください。
Q4 治療はどうやってするの?
A4 ピロリ菌の感染が確認された場合は、まずはピロリ菌の除菌治療を行います。除菌しても症状が改善されなければ、次のような内服薬による治療を行います。
- 酸分泌抑制薬
胃潰瘍や逆流性食道炎で使用される酸分泌抑制薬で、症状の改善が期待されます。 - 運動機能改善薬
消化管運動機能を改善させることで、症状の改善が期待されます。 - 漢方薬
六君子湯、半夏厚朴湯の有効性が報告されています。 - 抗不安薬、抗うつ薬
心理的な要因が症状に関与している可能性もあり、抗不安薬、抗うつ薬で症状の改善を認めることがあります。
治療では、これらの内服薬を組み合わせることもあります。機能性ディスペプシアの治療では、生活習慣の改善や食事療法が大事になります。十分な睡眠、規則的な食習慣をまず心がけましょう。
これまでは、症状があって内視鏡検査をしても何も異常を認めず、“ストレス性ですね”、“胃が疲れているんですよ”、など言われてきたかもしれません。もし、機能性ディスペプシアが心配な症状がありましたら、ご相談ください。
胃炎

胃炎とは、胃の粘膜が炎症によって障害を受けた状態です。胃炎では、さまざまな変化が複雑おきています。胃炎はかなりざっくりとした病名で、その病態をひと言で説明するのは難しい、奥が深い疾患です。大きく分けると急性胃炎と慢性胃炎に分けられ、一般的な“胃炎”は慢性胃炎のことを指します。胃炎において、一番問題となるのは、萎縮性変化を起こし、胃がんの発生母地となるピロリ菌感染です。
Q&A
Q1 胃炎はどうしてなるの?
A1 最大の原因は、ピロリ菌の感染です。意外に思われるかもしれませんが、胃炎の原因は“外”からくる刺激よりも“内”からの刺激が重要な原因となっているのです。つまり、食べ物や薬などの胃の外からの刺激ではなく、胃の内に起きているピロリ菌感染が胃粘膜の炎症に大きく関与しています。ピロリ菌に感染すると、粘膜が萎縮したり、鳥肌のようになったり、腸上皮化生という変化が起きたりします。粘膜の萎縮とは、粘膜が“薄っぺら”になる変化です。ピロリ菌が感染すると、炎症が原因となって粘膜の上皮細胞が脱落してしまい、粘膜の固有胃腺が減少して、この萎縮が起こります。鳥肌のような変化はピロリ菌感染に対する免疫反応が原因で起こると考えられています。腸上皮化生とは、胃の下、出口に近い幽門前庭部に起こる灰白色扁平隆起の変化です。この腸上皮化生性変化も、ピロリ菌感染に関連しています。
ピロリ菌以外の感染でも、結核や梅毒、サイトメガロウイルス、カンジダなどが胃炎の原因になります。感染以外には、アスピリンなどの薬剤が原因となることがあります。また、A型胃炎といって、胃の粘膜の細胞の一種である壁細胞に対する抗体によっておこる自己免疫性胃炎があります。
Q2 胃炎はどんな症状があるの?
A2 “胃炎”=“この症状”、逆に“この症状”=“胃炎”というものはありません。
よくある症状としては、心窩部(みぞおち)など上腹部の痛み、吐き気、嘔吐(血が混じることもある)、黒色便などがあります。特に急性胃炎では、急激に症状が出ることがあります。慢性胃炎では、自覚症状が全くないこともあります。
Q3 胃炎の診断は?
A3 ① 症状による診断、② 内視鏡検査による診断、③ 病理組織検査(内視鏡検査での生検)による診断、があります。
症状による診断では、”A2”のような症状から臨床的に診断されます。
内視鏡検査による診断では、胃の粘膜の発赤、浮腫、びらんなどの炎症所見や、萎縮、鳥肌様の変化などが観察されます。発赤は、類円形の斑状発赤、炎症が強くなると全体的に発赤します。を “びらん”とは、炎症によって、粘膜上皮が欠損した状態で、胃酸刺激やピロリ菌感染に関連しています。また、胃の粘膜の“ひだ(しわ)”が、太くなり、蛇行するような所見も認めることがあります。これらの胃炎の内視鏡所見は、ピロリ菌感染した胃炎の特徴でもあります。ピロリ菌の除菌治療を行うと、発赤がまだらに残り、地図上発赤とよばれる所見が見られることがあります。ピロリ菌に感染していない胃炎の特徴として、胃の“ひだ”の頂上部に発赤が線状に観察されることがあります。胃が収縮したと時に胃酸に接触する頂上部が刺激されるためです。以前は櫛(くし)状発赤と呼ばれましたが、稜線上発赤といって、ピロリ菌未感染の胃に多く認められる所見です。他に “たこいぼびらん”、“ヘマチン”もピロリ菌に感染していない胃炎の特徴です。“たこいぼびらん”は、胃の出口に近い前庭部によく観察される粘膜が浮腫で隆起し中心が凹んでいるように見えます。ヘマチンは、ピロリ菌未感染で胃酸が多くなり、その影響で胃の中にある血液が黒色に変化したものです。
Q4 胃炎をほうっておくとどうなるの?
A4 ピロリ菌感染に胃がんは大きく関連しています。胃炎の内視鏡所見の中で、“萎縮”、“腸上皮化生”、“鳥肌”、“びまん性発赤”は胃がんの発生リスクが高いといわれています。
Q5 胃炎の治療は?
A5 ”A2”のような症状がある場合は、内服治療をします。症状がない場合は経過観察だけになることもあります。
ピロリ菌感染がある場合は、まず除菌治療を行います。
ピロリ菌
ピロリ菌とは
みなさんは”ピロリ菌“という細菌の名前をご存知でしょうか?ピロリ菌についてのQ&Aをまとめてみました。
Q&A
Q1 ピロリ菌に感染すると、どのような病気になりやすいのでしょうか?
A1 ピロリ菌に感染すると、萎縮性胃炎、胃潰瘍、十二指腸潰瘍、胃MALTリンパ腫、胃過形成性ポリープや胃がんなどを引き起こす可能性があります。
Q2 ピロリ菌と胃がんはどのような関連性があるのですか?
A2 ピロリ菌に感染した人は、感染していない人に比べて、胃がんのリスクが高いことが報告されています。除菌治療をすることで、胃がんの予防効果が高いと考えられます。
Q3 ピロリ菌に感染しているかどうか、どうやって調べるのですか?
A3 次のような方法があります。
- 内視鏡検査
内視鏡検査の時に、胃の組織を一部つまみ(生検)調べます。ピロリ菌が持つウレアーゼで産生されるアンモニアが起こすpH変化をみる迅速ウレアーゼ試験、ホルマリン固定して顕微鏡で観察する鏡検法、唯一の直接的証明法である培養法があります。 - 血液検査
血液中のピロリ菌に対する抗体値を測定します。胃がんリスク検診でも測定しています。 - 便中抗原検査
胃から腸を経由して排泄されるピロリ菌の抗原を検出する方法です。 - 尿素呼気試験
13Cという炭素の同位元素を含んだ尿素を内服します。ピロリ菌によってこの尿素が分解されると13CO2(二酸化炭素)が呼気に出てきます。この数値を測定します。
Q4 ピロリ菌を退治(除菌)するのには、どうしたらよいでしょうか?
A4 2013年には、ピロリ感染胃炎に対する除菌治療が保険の適応となりました。除菌治療は、アモキシシリン、クラリスロマイシンという2種類の抗菌薬と胃酸を抑える薬(プロトンポンプ阻害薬など)を1週間内服します。この治療方法で9割前後の方が除菌に成功することが期待できます。この治療で除菌が出来なかった場合には、次の治療として、クラリスロマイシンをメトロニダゾールに替えた組み合わせがあります。
Q5 貧血と関係があると聞いたことがあるのですが?
A5 ピロリ菌感染によって、アスコルビン酸の吸収や、胃の中のアスコルビン酸濃度が低下することで、鉄の吸収が低下してしまうと言われています。そのため、鉄欠乏性貧血が起こる可能性があると考えられています。しかしながら、貧血の発生機序はまだ解明はされていません。
ピロリ菌について、もっと詳しく聞いてみたい、とお気軽に外来にいらっしゃってください。お待ちしています。
便秘症
“お腹が張って重い”
“出たいのに出ない”
“トイレの時間が長い”
“まだ便が残っている感じがあって、スッキリしない”
こんな症状に悩まされていませんか?もし、悩まされているのなら、便秘症の可能性があります。排便の理想は、下剤や浣腸をしないでも排便がある“自発排便”です。食事や運動など日常生活を見直して、必要ならば薬も上手に使いながら、残便感がなく自発排便出来る“完全自発排便”を目指しましょう。
Q&A
Q1 便秘症はどうしてなるの?
A1 便秘症は生活環境の変化が大きな影響を与えます。食事内容はもちろん、運動不足や精神的、肉体的ストレスなどで大腸の運動が低下し、宿便をするようになります。便秘症は、この排便の悪循環が原因となります。便秘になり宿便すると、腸の中の水分が吸収され、便が硬くなってしまいます。腸は便が溜まって拡がると、便意を感じますが、宿便が習慣になると、この便意を感じにくくなってしまいます。また、硬い便は、排便時に痛みや出血を伴うため、排便に苦痛を感じるようにもなります。そうすると、ますます宿便傾向が進み、便の塊が腸管内にたまり、便秘が悪化していきます。
Q2 どんな便がいいの?
A2 表面が滑らかで、軟らかいソーセージ状、バナナ状の便が理想的です。硬すぎても、軟らかすぎてもダメです。硬くなると割れてしまい、さらに硬くなると“ウサギのうんち”みたいにコロコロした便になってしまいます。軟らかくなると泥状になり、さらに軟らかくなると水様便になってしまいます。

Q3 便秘症の症状は?
A3 もちろん、何日も便が出ない宿便は便秘の症状です。便秘症になると、お腹が張って不快に感じたり、痛みを感じたりすることがあります。お腹の症状で、食欲が落ちることがあります。また、排便がないことで、体が重くなったり、イライラしたり、不安になったりと心理的にストレスを感じることもあります。
強くいきまないと出ないので苦労する、便が硬い、まだ残っている感じがする(残便感)、なども便秘症の可能性があります。また、排便が硬いと、裂肛になって出血することがあります。
Q4 便秘症は、どうやって治すの?
A4 バランスのいい、そして規則正しい食事を心がけましょう。三食、きちんと摂ることも重要です。心地よい排便には、特に食物繊維が大切です。軟らかい便になるように、水分もしっかりとりましょう。運動も大切です。腸を活発化させるには、十分な運動をしましょう。
Q5 便秘症の治療薬は、どのような種類があるの?
A5 作用機序によって、次のように分けられます。また、これらの薬剤の他、消化管の運動を亢進させる薬剤を併用することもあります。
- 浸透圧性下剤
慢性便秘症に推奨される下剤です。浸透圧効果によって、腸管内の水分量が増えて、便が軟らかくなります。水分を含んで便が大きくなるので、大腸の動きが良くなり、便秘が改善します。
代表的な薬剤にマグネシウム剤があります。長期間にわたって内服する場合でも習慣性は少ないのですが、高マグネシウム血症に注意が必要です。 - 上皮機能変容薬
腸管に働きかけて、水分分泌を増やし、便を軟らかくします。自発的排便がスムースになり、便秘が改善します。 - 胆汁酸トランスポーター阻害剤
大腸に近い小腸である回腸で、胆汁酸トランスポーターを阻害して、胆汁酸の吸収を抑えます。そうすると、大腸に流れ込む胆汁酸の量が増え、水分分泌量が増え、消化管の運動が促進されて、便秘が改善します。 - 膨張性下剤
腸管内で吸収されないで、水分を含んで膨張することで便秘を改善させます。 - 刺激性下剤
大腸を刺激して、腸管を動かして便を肛門へと送ります。効果が分かりやすい反面、習慣性、耐性が問題となります。 - 漢方
便秘症に対して有効性のある漢方として、数種類が期待できます。多くに共通する成分としては、“大黄”があります。大黄の主成分は、センノシドであり、刺激性下剤のひとつです。他に、脂肪油、精油によって便軟化作用を持つ“麻子仁”もよく用いられます。 - 外用薬
座薬や浣腸などで、内服薬と併用されることがあります。
Q6 排便しやすい姿勢を教えてください。

A6 理想的な排便姿勢は、前かがみになって、足先は床につけて、かかとを少し上げる姿勢です。そうすると、直腸と肛門がまっすぐになり、便が出やすくなります。イメージは“考える人”です。
快適な排便は、快適な日常生活につながる大事な習慣のひとつです。また、便秘症は、大腸や直腸の“がん”が便秘症の原因となっていることもあります。便秘の症状に悩まされたら、迷わずにご相談ください。
過敏性腸症候群

過敏性腸症候群(Irritable Bowel Syndrome: IBS)は、機能性消化管疾患と呼ばれる疾患のひとつです。過敏性腸症候群は、大腸がんや炎症性腸疾患、感染性腸炎など、原因のはっきりした疾患(器質的疾患)を認めないにもかかわらず、長期にわたって腹痛や便秘、下痢などの排便の異常が続く病気です。
Q&A
Q1 過敏性腸症候群の症状は?
A1 ①週1回以上の腹痛が3か月以上続く、②便通異常がある、ことが目安になります。過敏性腸症候群には、硬い便やコロコロした“うさぎ”の便のようになる便秘型、水様や軟らかい泥状になる下痢型に分けられます(両者が混合する場合もあります)。
Q2 過敏性腸症候群はどうしてなるの?
A2 細菌やウイルスによる感染性腸炎の後、発症するリスクが高いことが知られています。また、ストレスや不安によって発症するリスクが高くなったり、症状が増悪したりします。このような原因などで、腸内の常在菌が乱れてしまい、過敏性腸症候群が発症すると考えられています。
Q3 過敏性腸症候群の診断は?
A3 大腸の内視鏡検査が重要になります。“A1”のような腹痛や便通異常の症状があるのにもかかわらず、内視鏡で大腸がんや炎症性腸疾患、感染性腸炎などの異常所見を認めない場合、過敏性腸症候群が疑われます。また、血液や便の検査で、その他の便通異常を起こすような病気が潜んでいないかを確認する必要もあります。
Q4 過敏性腸症候群の治療は?
A4
- 食事療法
まず、規則正しく、バランスの良い食事を心がけましょう。脂質や香辛料の多い食事は、症状を悪化させることがあります。また、カフェインの摂り過ぎは腸管運動を刺激して、腹痛が強くなることがあります。 - 薬物療法
(1)下痢型
下痢型には、消化管内で水分を吸収して下痢を改善させる高分子重合体ポリカルボキシルフィルカルシウムが有効です。5-HT3拮抗薬と呼ばれる制吐剤、いわゆる“吐き気止め”のラモセトロンも有効です。止痢剤、いわゆる“下痢止め”が使用されることがありますが、便の回数や形状は改善するものの、腹痛に対する効果は、はっきりしていません。腹痛に関しては、平滑筋を弛緩させる抗コリン薬が使用されることがあります。
(2)便秘型
便秘型では、酸化マグネシウムなど非刺激性下剤は便秘型の過敏性腸症候群の治療に用いられています。一方、刺激性下剤は長期服用を避け、頓用で用いることが望まれます。その他、消化管運動を促進する薬剤、便秘症に使われる粘膜上皮機能変容薬や胆汁酸トランスポーター阻害剤が症状を改善させるという報告があります。
(3)プロバイオティクス
乳酸菌やビフィズス菌、酪酸菌などの腸内細菌を整えるプロバイオティクス製剤は有効と考えられています。
(4)漢方
作用機序は完全には明らかになっていませんが、桂枝加芍薬湯、半夏瀉心湯、大建中湯など効果が期待できる漢方があります。
(5)その他
抑うつ症状や不安症状など心理的な要因が関与することもあり、依存症状に注意しながら、抗うつ薬や抗不安薬を併用することもあります。小腸の細菌の異常増殖を抑える抗菌薬や食物アレルギーを抑える抗アレルギー薬が、過敏性腸症候群の症状を改善させるという報告があります。しかしながら、まだ日本では保険適用がありません。
Q5 その他に治療方法はありますか?
A5 適度な運動が症状を改善させる効果が期待出来ます。また、心身の疲れやストレスなどの心理的な要因を改善させるために、十分な睡眠時間と休息を取ることも大事です。また、ペパーミントオイルは、腸の平滑筋を弛緩させて、過敏性腸症候群の症状を改善させるという研究の報告もあります。
胆石症・胆のう炎

消化液の一つである胆汁は、肝臓で作られます。胆汁は胆管という管に集まり、肝臓からでると総肝管という名前になります。胆のうは、肝臓の下面についているナスに似た形をした袋状の臓器で、胆のう管で総肝管とつながっています。この胆のうに、濃縮された胆汁が溜まっています。つまり胆のうは、胆汁の“ダム”のような役割をしています。胆のう管と総肝管は合流した後、総胆管という名前になり、十二指腸につながっています。
この胆汁の通り道に、結石ができることがあります。肝臓の中の胆管にできると肝内結石、胆のうにできると胆石、総胆管にできると総胆管結石とよばれます。
Q&A
Q1 胆石症の症状は?
A1 心窩部(みぞおち)や右季肋部(右の肋骨の下縁あたり)に痛みを感じます。脂肪を多く含む食事の後に痛みが起こりやすくなります。右季肋部を押さえていると、息を吸う時に呼吸が止まるくらいに痛むのが特徴です。他には、発熱や吐き気、嘔吐、黄疸などの症状がでることがあります。胆石症が原因で、胆管炎や膵炎にもなることがあります。
Q2 胆石症はどうしてなるの?
A2 食生活では、カロリーの過剰摂取はもちろんですが、炭水化物、糖質、動物性脂肪の過剰摂取も胆石のリスクになります。肥満や脂質異常症があったり、ダイエットで急に体重を減少させたりすると、胆のうの機能が低下して胆石ができやすくなります。また、腸管の機能が低下して食物の腸管通過時間が長くなると、肝臓から胆汁にコレステロールの分泌が増加し、胆石ができやすくなります。
Q3 胆石症になりやすい人は?
A3 50~60歳の年齢、肥満の人がなりやすいといわれています。また、女性ホルモンや、妊娠回数などがリスク因子になるので女性の方が多い傾向でしたが、近年は男女差がなくなってきています。脂質異常症、特に中性脂肪の高い方もなりやすいといわれています。
Q4 胆石にはどんな種類があるの?
A4 胆石は、コレステロール胆石と色素胆石があります。色素胆石にはビリルビンカルシウム石と黒色石があります。最も多い胆石は、主にコレステロールの結晶からできているコレステロール胆石です。ビリルビンカルシウム石は胆汁の細菌感染が原因に考えられています。黒色石もビリルビンが主な成分ですが、細菌感染はなく、その原因がよく分かっていません。
Q5 胆石症の診断はどうやってするの?
A5 腹部超音波が最も有用です。以前はDIC(経静脈性胆道造影)という造影検査が行われていましたが、今は単独で行うことは少なく、CTと組み合わせてDIC-CTとして行われています。MRCP(磁気共鳴胆管膵管造影検査)というMRIやERCP(内視鏡的逆行性胆管膵管造影検査)という内視鏡を使用した造影検査も有用です。
腹部単純X線(レントゲン)は、カルシウム成分を多く含んでいると写りますが、少ないと写りません。
血液検査は、急性胆のう炎を併発していると、肝機能異常や炎症反応を認めます。結石が原因で胆汁の流れがせき止められると、血液中のビリルビン濃度が上昇して、黄疸がでることがあります。
Q6 胆石症の治療はどうするの?
A6 胆石があるからといって、全て治療が必要になる訳ではありません。では、どのような場合に治療が必要になるのでしょうか。
- 経過観察で様子が見られる場合
腹部超音波で胆のうの壁が肥厚していない場合は、症状がなければ経過観察していきます。 - 薬物療法
胆のうの機能が正常に保たれていて、15mm未満の胆のうの中の胆汁に浮いている“浮遊結石”は溶解療法の適応になります。特に、レントゲンに映らないコレステロール結石は有効です。 - ESWL(Extracorporeal Shock Wave Lithotripsy:体外衝撃波結石破砕療法)
胆のうの機能が正常に保たれていて、20mm未満の単発結石、レントゲンに映らないコレステロール結石がESWLの適応になります。 - 手術
症状がある場合、原則として手術が第一選択になります。この時、石だけを取り出すのではなく、胆のうを摘出します。また、手術は腹腔鏡を使って、小さな傷で行うことが主流です。胆のうの炎症や腹腔内の癒着が強い場合は、開腹手術になることがあります。また、症状がない場合でも、胆のう壁が肥厚している場合は、手術の適応となることがあります。
急性胆のう炎の場合、まず、胆のうの炎症を改善させるために、胆のうに管を刺して炎症を起こした膿性の胆汁を排出させます(PTGBD:経皮経肝胆のうドレナージ)。
Q7 食事や日常生活で気をつけることは?
A7 カロリー過剰摂取はもちろんですが、中でも、炭水化物、糖質、動物性脂肪の過剰摂取は胆石症のリスク因子です。逆に、豆腐などの大豆製品や他の豆類、野菜に含まれる植物性蛋白、食物繊維、イワシやサバなど青魚に多く含まれる多価不飽和脂肪酸などはリスクを減らします。
適度な運動もリスクを低下させます。体を動かして、健康的な生活を心がけましょう。
Q8 総胆管結石症ってなに?
A8 総胆管に結石が落下して胆汁の流れがせき止められることで、胆管炎になることがあります。胆管炎になると、胆石症と同じように右季肋部通や発熱、黄疸などの症状がでます。総胆管結石は、いずれ胆管炎を起こす可能性が高いので治療の対象となります。治療は内視鏡を使って、十二指腸にある総胆管の開口部から結石を取り出します。急性胆管炎になっている場合には、まず内視鏡的胆道ドレナージを行います。内視鏡的に結石を除去できない場合、手術で除去します。
Q9 無石胆のう炎ってなに?
A9 胆のうで胆汁がうっ滞したり、胆のうの血流が悪くなったりが原因で、胆石が無くても胆のう炎になることがあります。
Q10 胆のうを摘出しても、油っぽいもの食べられますか?
A10 脂質の消化で重要な役割をする胆汁は、肝臓で作られるので心配ありません。油っぽい食べ物も食べられます。ただ、胆汁を蓄えておく胆のうがないので、常に十二指腸に胆汁が流れ込むことで、下痢や腹痛が起こりやすくなることがあります。腸の調子をみながら、気をつけて食べましょう。
胃潰瘍・十二指腸潰瘍
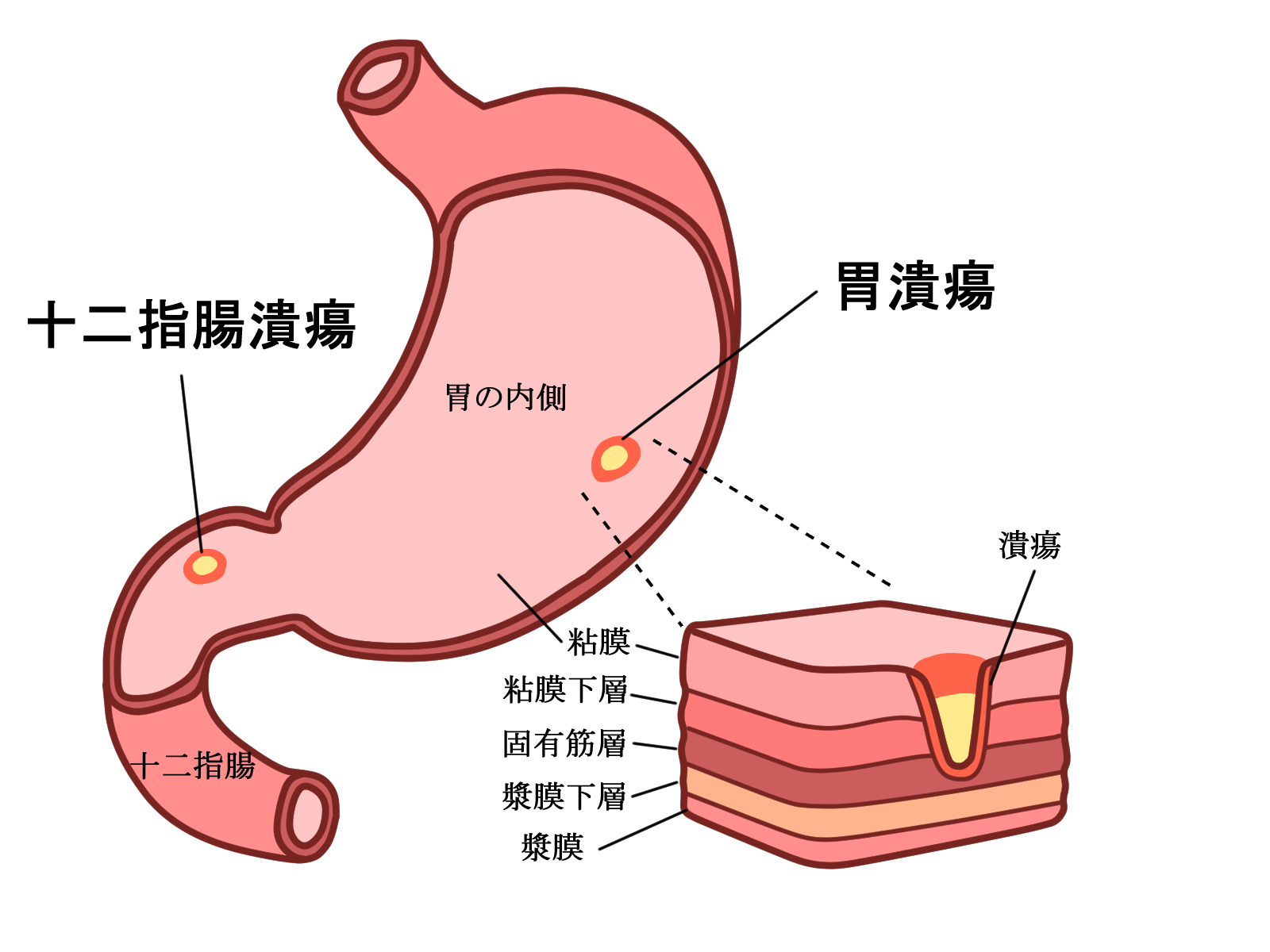
胃の壁は、胃の中の内側から粘膜、粘膜下層、固有筋層、漿(しょう)膜下層、漿膜の5層構造になっています。
炎症によって粘膜が傷ついてしまい、粘膜下層より深く欠損した状態を潰瘍(かいよう)といいます。
また、胃潰瘍・十二指腸潰瘍は良性疾患ですが、胃がんも潰瘍を形成することがあり、両者の鑑別診断も重要になります。
Q1 潰瘍はどうしてなるの?
A1 ピロリ菌感染と非ステロイド性抗炎症薬(NSAIDs:Non-Steroidal Anti-Inflammatory Drugs)が二大リスク因子です。ピロリ菌が胃に感染すると炎症を起こし潰瘍の原因となします。
また非ステロイド性抗炎症薬(NSAIDs)は解熱薬や鎮痛薬として一般的に広く使用されている薬剤ですが、胃や十二指腸の粘膜を直接攻撃したり、プロスタグランジンという物質を減少させたりする作用を持っています。
プロスタグランジンは胃の粘膜の防御にとても重要な役割をしている物質で、胃の粘膜細胞を守ったり、粘液の分泌を促したり、粘膜の血流を維持したりしています。
このプラスタグランジンが減少することで胃の粘膜が刺激に弱くなり、潰瘍が発生します。
Q2 潰瘍はどんな症状があるの?
A2 心窩部みぞおちなど上腹部の痛み、吐き気、嘔吐(血が混じることもある)、黒色便などの 症状があります。
Q3 潰瘍の診断は?
A3 A2のような症状があり潰瘍が疑われる場合は、内視鏡検査による診断が必要となります。
自覚症状が弱かったり、無かったりする場合もあり、健康診断などの胃の造影検査や内視鏡検査で、偶然見つかることもあります。
Q4 潰瘍をほうっておくとどうなるの?
A4 出血したり、潰瘍が深くなると穿孔といって穴が開いてしまったりすることがあります。
潰瘍をくり返していると、胃や十二指腸が変形することがあります。
また、胃の出口に近い場所でくり返すと、狭窄して食べ物の通過障害が起こることもあります。
A2の症状がある時には、かかりつけ医に相談してください。
Q5 潰瘍の治療は?
A5 出血性潰瘍の場合、内視鏡で止血します。
出血の原因となっている潰瘍に露出した血管をクリップで止血したり、潰瘍に血管を収縮させるエピネフリンや硬化剤のエタノールを局注したりして止血します。
高周波凝固やレーザーなどを用いることもあります。
内視鏡的に治療が成功しなかった 場合は、手術やカテーテルを使った画像下治療(IVR:Interventional Radiology)が必要になります。
これらの治療で止血に成功した後は、胃酸分泌を抑える薬や粘膜を(胃酸から)防御する薬による内服治療を行います。
プロトンポンプ阻プロトンポンプ阻害薬(PPI:Proton Pump Inhibitor)が第一選択薬になります。
急性期が過ぎたら、ピロリ菌感染の有無を確認し、ピロリ菌感染がある場合は除菌治療をを行います。





